国民皆保険制度って何?
日本では、国民全員が公的医療保険に加入しています。これを国民皆保険と言います。この国民皆保険によって、病気やけがの際は所得の多少にかかわらず必要な医療を平等に受けることができます。保険で受けられる日本の医療は世界トップレベル。国民が安心して暮らすための基本的な制度になっています。
しかし、社会の変化に伴い、この制度の維持にさまざまな課題が発生しています。
日本の医療保険制度は、加入者が保険料を支払って、医療費の保険給付を受ける社会保険方式を基本としつつ、国や地方自治体が費用の約4割を負担しています。その結果、高度な医療も少ない自己負担で受けることができます。
75歳までの人は国民健康保険、協会けんぽ、健康保険組合、共済組合などに加入し、75歳以上の人は後期高齢者医療制度に加入しています。
実は、それぞれの保険によって、財政状況が異なっています。これが課題の一つです。大企業の社員等が加入する健康保険組合は、平均所得が比較的高いため、保険料収入が安定しており、さらに加入者の平均年齢が若いため、医療費が安く済み、安定した運営ができるようになっています。
これに対して、国民健康保険の加入者は非正規雇用者や高齢者など収入の低い人が多く、保険料収入が不安定で、さらに平均年齢が高いため、医療費が多くかかり、厳しい運営を余儀なくされています。
そのため、国民皆保険制度を守るためには、国民健康保険の財政基盤を安定化させることが課題とされてきました。国民健康保険は市区町村単位で運営されていますが、財政基盤の弱い市町村が多いことから、運営単位を広域化することが必要です。2018年度からは、都道府県が国民健康保険の財政運営の責任主体となることが決まっています。
また、運営の厳しい国民健康保険に加入している非正規雇用者が、同じ会社員として、運営の安定した協会けんぽや健康保険組合に加入できるようにすることも必要です。現在、加入できるのは(1)所定労働時間週20時間以上(2)月額賃金8・8万円以上などの要件に合致する人だけです。非正規雇用であっても会社で働いていれば、加入できるようにすることは、正規雇用・非正規雇用の格差是正につながります。
後期高齢者医療制度の問題点はどうなったの?
後期高齢者医療制度は、世代間の負担の明確化を図ること等を目的として、2008年に創設されました。1割を高齢者の保険料、4割を現役世代からの支援金、5割を公費で運営されており、自己負担は原則1割です。75歳以上の高齢者が対象で、約1624万人が加入しています。医学的な根拠がないのに年齢で区切った保険制度をつくることから「姥捨て山」などとの批判にさらされたため、民主党政権時に後期高齢者のみを対象とした診療報酬17項目を廃止するなど、運用面での不公平は解決されました。
しかし、後期高齢者医療制度そのものは存続しています。安倍政権は、低所得者の保険料軽減特例を行うための国や地方自治体の財政負担が年々増加していることから、17年度から段階的に見直し、軽減措置を縮小することとしました。団塊の世代が後期高齢者になるとさらに医療費が増大する一方、それを支える現役世代が減少します。どのように後期高齢者医療制度を支えていくのか、財源の確保や制度のあり方について工夫が必要です。
医療崩壊は防げたの?
2000年代になると、医師不足や、救急車のたらい回しなどに象徴されるように、医療は崩壊の危機に直面していました。1988年~08年の間に行われた5度にわたる診療報酬の引き下げが原因の1つです。
診療報酬とは、病院や薬局が行った医療サービス(現物給付)への対価として受け取る報酬のことで、引き下げは社会保障費を抑制しようという当時の政権の意向を反映したものです。
その後、民主党政権で10年、12年と2回連続で診療報酬を引き上げたことにより、医療機関の経営は安定し、医療崩壊の危機を脱することができました。しかし、地域間の医師の偏在の問題は解決されたとは言えません。人口10万人当たりの医師数が多いのは京都府(307・9人)、東京都(304・5人)、徳島県(303・3人)です。一方で少ないのは、埼玉県(152・8人)、茨城県(169・6人)、千葉県(182・9人)となっています。
地域による医師数の差を是正するため、特定の地域での勤務等を条件とした「地域枠」を活用した医学部入学定員の増員等が行われています。今後は、「地域枠」の効果の検証を踏まえた「地域枠」のあり方についての検討、妊娠・子育て中の女性医師の就労継続・復職支援などの拡充が課題となっています。
大きな病気をした場合の負担が心配です
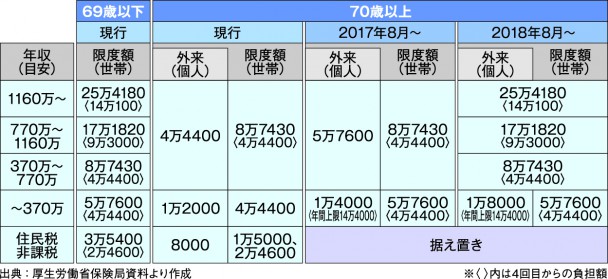
加入する保険にかかわらず、病院で受診した場合、窓口で支払う自己負担は70歳未満が3割(義務教育就学前は2割)、70歳~74歳は2割、75歳以上は1割(いずれも現役並み所得者は3割)です。入院や手術をした場合に、医療費の自己負担が過重なものとならないように、高額療養費制度で自己負担額の上限が決められています。月ごとの自己負担限度額を超える部分について、保険者から支給される仕組みです。
17年8月からは段階的に70歳以上の高額療養費制度が見直されることになっており、年収370万円以上の現役並みの所得のある人、年収156万~370万円の所得のある人については、自己負担の上限が引き上げられ、18年8月から世帯の限度額は69歳以下と同じになります。
介護についても同様の制度がありますが、世帯によっては医療や介護に加えて、保育や障害福祉サービスを利用しなければならない場合もあります。安心して公的なサービスを利用できるよう、医療、介護、保育、障害福祉の負担のトータルに上限を設ける制度(総合合算制度)の導入が求められています。しかし、安倍政権は、軽減税率導入のためにこの制度の導入を否定しました。
医療の安全性が心配です
群馬大学病院で腹腔鏡手術を受けた患者が相次いで死亡した事故などが発生したことから、医療の安全性が問われています。医療事故調査制度(医療事故が発生した医療機関が、医療事故調査・支援センターへの報告、調査の実施、調査結果の遺族への説明等を行うもの)が法律に位置付けられ、15年10月から施行されています。今後は、制度を着実に運用して医療に対する国民の信頼を回復するとともに、医療事故を未然に防ぐ体制づくりを加速化させていくことが必要です。
民進党は、誰もが必要な医療を受けられるようにするため、診療報酬の引き上げに取り組み、良質な医療の評価を高めるとともに、国民皆保険を堅持し、安定した医療保険制度をつくります。
(民進プレス改題24号 2017年4月21日号より)
